(1)
Fakultät für Therapiewissenschaften, SRH Hochschule Heidelberg, 69123 Heidelberg, Deutschland
Zusammenfassung
Der Handkomplex ist anatomisch und funktionell ein kompliziertes System, dessen reibungslose Gesamtfunktion von einer Vielzahl einzelner intakter und gut koordinierter Faktoren abhängig ist. Schon kleine Läsionen können unter Umständen große Probleme verursachen und die Funktion erheblich einschränken. Da Schmerzen an der Hand meist dort lokalisiert ist, wo sich auch die Läsion befindet, ist es wichtig, den Patienten genau danach zu befragen. In Ausnahmefällen können ulnarseitig liegende Strukturen Schmerzen in den radialen Teil der Hand projizieren (übertragener Schmerz). Häufiger werden in den Handbereich jedoch Schmerzen projiziert, deren Ursache weiter proximal liegt, wie z.B. im Plexus brachialis oder in der Halswirbelsäule. Neurale Probleme, die in der Hand beginnen und sich progressiv nach proximal fortsetzen, können dagegen auf eine schwerwiegende Pathologie hinweisen; daher ist bei Vorliegen neuraler Symptome in jedem Fall eine klinisch-neurologische Untersuchung sinnvoll. Besonderheiten im Handbereich sind die vielen Sehnenscheiden, die diagnostisch berücksichtigt werden müssen, und die Tatsache, dass die Hand der Körperbereich ist, der am häufigsten von der sympathischen Reflexdystrophie (Synonyme: Chronic Regional Pain Syndrome [CRPS], Morbus Sudeck, Algodystrophie) betroffen ist.
Der Handkomplex ist anatomisch und funktionell ein kompliziertes System, dessen reibungslose Gesamtfunktion von einer Vielzahl einzelner intakter und gut koordinierter Faktoren abhängig ist. Schon kleine Läsionen können unter Umständen große Probleme verursachen und die Funktion erheblich einschränken. Da Schmerzen an der Hand meist dort lokalisiert ist, wo sich auch die Läsion befindet, ist es wichtig, den Patienten genau danach zu befragen. In Ausnahmefällen können ulnarseitig liegende Strukturen Schmerzen in den radialen Teil der Hand projizieren (übertragener Schmerz). Häufiger werden in den Handbereich jedoch Schmerzen projiziert, deren Ursache weiter proximal liegt, wie z. B. im Plexus brachialis oder in der Halswirbelsäule. Neurale Probleme, die in der Hand beginnen und sich progressiv nach proximal fortsetzen, können dagegen auf eine schwerwiegende Pathologie hinweisen; daher ist bei Vorliegen neuraler Symptome in jedem Fall eine klinisch-neurologische Untersuchung sinnvoll. Besonderheiten im Handbereich sind die vielen Sehnenscheiden, die diagnostisch berücksichtigt werden müssen, und die Tatsache, dass die Hand der Körperbereich ist, der am häufigsten von der sympathischen Reflexdystrophie (Synonyme: Chronic Regional Pain Syndrome [CRPS], Morbus Sudeck, Algodystrophie) betroffen ist.
Wichtig
Eine große therapeutische Herausforderung im Handbereich ist, dass defizitäre oder beschädigte passive Strukturen kaum oder nicht aktiv kompensiert werden können, so dass es schnell zu funktionellen Einschränkungen der Hand und infolge zu degenerativen Veränderungen kommen kann.
In diesem Kapitel liegt der Schwerpunkt auf dem distalen Radioulnargelenk (DRUG) und dem Handgelenk; Pathologien der Finger werden im Überblick behandelt. Aufgrund der Komplexität der Gelenke werden die Untersuchungsschritte unterteilt und die Ergebnisse direkt anschließend interpretiert.
6.1 Screeningfragen
Wie bei allen Gelenken lassen sich mit gezielten Screeningfragen wichtige Informationen über den betroffenen Bereich, das klinische Bild, provozierende Tätigkeiten und die koordinativen Fähigkeiten filtern. Mögliche Fragen sind in ▶ Übersicht 6.1 aufgelistet.
Übersicht 6.1 Screeningfragen in der Anamnese
Tragen von Gegenständen mit ausgestrecktem Arm?
Küchenarbeiten, z. B. mit einem Messer schneiden, Lappen oder Tücher auswringen, Gläser öffnen usw.?
Türen aufschließen, Auto starten (mit einem Schlüssel)?
Stützen auf das Handgelenk?
Handwerkliche Tätigkeiten, z. B. schrauben, hämmern usw.?
Schreiben mit einem Stift oder auf einer Tastatur?
Tätigkeiten mit alternierenden Bewegungen, z. B. wischen, bügeln usw.?
Sportliche Aktivitäten?
Nächtliches Aufwachen aufgrund von Beschwerden im Handbereich? Schmerzqualität? Häufigkeit?
6.2 Handspezifische Inspektion
Bei der Handinspektion werden die in ▶ Übersicht 6.2 aufgeführten Punkte beachtet; Auffälligkeiten werden notiert.
Übersicht 6.2 Inspektion der Hand
Schonhaltung, „Vor sich her-Tragen“ der Hand
Schwellungen
Deformierungen und Achsenabweichungen
Trophik
Außerdem: Allgemeine Haltung und Kopfposition
Schonhaltung, „Vor sich her-Tragen“ der Hand
Die Hand wird weitgehend unbewegt vor dem Körper gehalten, was in vielen Fällen einem „Vor sich her-Tragen“ gleicht; es werden kaum Aktivitäten mit der Hand ausgeführt.
Schwellungen
Weichteilschwellungen können durch Gelenkentzündungen oder Abflussbehinderungen unterschiedlicher Genese entstehen; eine lokale Schwellung im Bereich des Handrückens weist auf ein lokales Problem oder ein Ganglion hin, knötchenartige Schwellungen an den proximalen oder distalen Interphalangealgelenken auf eine Bouchard- bzw. Heberdenarthrose.
Deformierungen und Achsenabweichungen
Achsen- und Stellungsabweichungen von Handgelenk und Fingern sind typischerweise bei Arthrosen, Bandrupturen oder rheumatischen Erkrankungen zu sehen.
Trophik
Als am weitesten distal gelegenes Körperteil muss die Hand auf ihre Trophik hin untersucht werden: anhand der Farbe von Hand und Fingernägeln und der Wiederfüllung der Kapillaren beim Allen- oder digitalen Allen-Test. Durchblutungsstörungen können verschiedene (lokale) Ursachen haben und auch durch eine proximal gelegene Gefäßkompression verursacht werden, wie z. B. beim Thoracic outlet-Kompressionssyndrom. Die Versorgung der Hand spielt bezüglich der Wundheilung und somit der Prognose eine wichtige Rolle. Ist diese beeinträchtigt, was z. B. durch starkes Rauchen der Fall sein kann, kann es zu einer verzögerten Regeneration und zu Wundheilungsstörungen (post-OP) kommen.
Haltung und Kopfposition
Die Körperhaltung spielt als beitragender Faktor eine wichtige Rolle und wird bei Handbeschwerden mitberücksichtigt.
6.3 Handspezifische Basisfunktionsuntersuchung
6.3.1 Differenzierung zwischen Hand, HWS und neuralem System
Die Untersuchung beginnt mit der Differenzierung zwischen Hand, HWS und neuralem System, wenn aufgrund der Anamnese eine Beteiligung dieser Bereiche vermutet werden muss. Ansonsten können diese Bereiche bei Bedarf zu einem späteren Zeitpunkt untersucht werden. Weisen die Differenzierungstests darauf hin, dass die HWS und/oder das neurale System als Quelle der Symptome oder als wichtiger beitragender Faktor infrage kommen, müssen die Testergebnisse durch eine spezifische Untersuchung der einzelnen Bereiche und eine Probebehandlung verifiziert werden. Die ersten Schritte sind in ▶ Abschn. 4.3.1 dargestellt.
Weist die Anamnese allerdings auf ein lokales Problem im Handbereich hin, kann direkt mit der Untersuchung des Handkomplexes begonnen werden.
Praktisches Vorgehen
Zur Verdeutlichung der Ausführung wird am Beispiel eines Patienten mit Schmerzen bei Dorsalextension der Hand nochmals dargestellt, wie eine Differenzierung aussehen kann. In einem ersten Schritt bewegt der Patient seine Hand in Dorsalextension, bis er seinen typischen Schmerz leicht spürt (◘ Abb. 6.1a).
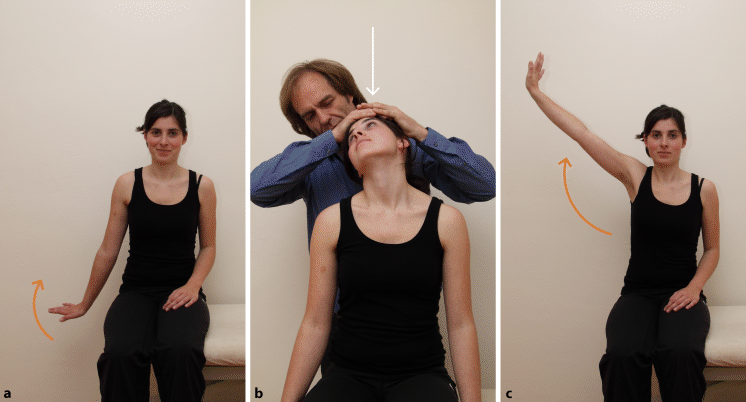
Abb. 6.1a–c
Differenzierung zwischen Hand, HWS und neuralem System. a Vorpositionierung des Handgelenks in die schmerzhafte Position; b Differenzierung zwischen Handbereich und HWS: Spurling-Position; c Differenzierung zwischen Hand und neuralem System: Schulterabduktion mit Dorsalextension der Hand
Differenzierung zwischen Handbereich und HWS (◘ Abb. 6.1b)
Die HWS wird in gleichsinnige Extension-Seitneigung-Rotation (Spurling-Position) (◘ Abb. 6.1b) bewegt. Nehmen die Beschwerden zu, ist wahrscheinlich die HWS ursächlich.
Zur Gegenprobe wird zuerst die HWS in die o. g. Position geführt, dann die Hand. Bessern sich die Beschwerden, wenn die HWS wieder in Nullstellung gebracht wird, bestätigt das die HWS als Ursache für die Beschwerden. In dem Fall sollte dann die HWS genauer untersucht werden.
Zur Gegenprobe wird zuerst die Schulter in Abduktion bewegt, dann das Handgelenk in die schmerzhafte Position. Verringern sich die Beschwerden, wenn die Schulter wieder zurückgeführt wird, bestätigt das die obige Aussage.
Praxistipp
Für eine Spannungsänderung können auch die Schultergürteldepression oder HWS-Bewegungen gewählt werden, nur der Ellenbogen sollte unbewegt bleiben, da er verschiedene Strukturen im Handbereich beeinflusst.
Kraftmessung: Hand- und Fingergriffe (◘ Abb. 6.2a, b)

Abb. 6.2a,
b Kraftmessung der Hand. a Handkraftmessung, b Kraftmessung des 3-Punkte-Griffs
Aufgrund der funktionellen Bedeutung der Hand ist es sinnvoll, direkt zu Anfang der Untersuchung einen Überblick über die aktive Beweglichkeit und die Greiffunktionen zu bekommen und – wenn möglich – auch die Handkraft zu messen: anhand von großer und kleiner Faust sowie Repositions- und Oppositionsbewegung des Daumens und der Finger.
Die Kraft des Grobgriffs kann mithilfe eines Handkraftmessers (Jamar®) gemessen werden (◘ Abb. 6.2a), die Präzisionsgriffe (Schlüsselgriff, Zwei-Punkte-Griff, Drei-Punkte-Griff) mithilfe eines Fingerkraftmessers (Jamar®) (◘ Abb. 6.2b). Hiermit wird gleichzeitig die Funktion unter standardisierter Belastung überprüft.
6.3.2 Basisfunktionsprüfung der einzelnen Gelenkabschnitte
◘ Tabelle 6.1 gibt einen Überblick, welche Bewegungen bei der Basisfunktionsprüfung des Handkomplexes getestet werden. Aufgrund der Komplexität wird die Untersuchung in einzelne Abschnitte unterteilt. Am Ende jedes Abschnitts befindet sich ein vereinfachtes Schema zur ersten Interpretation der Untersuchungsergebnisse.
Tab. 6.1
Basisfunktionsprüfung des Handkomplexes
Bereich | Testbewegungen | Information/Aussage |
|---|---|---|
Spezielle Griffe | – Große Faust – Kleine Faust – Repositions- und Oppositionsbewegung von Daumen und Fingern | – Funktionelle Kapazität der Hand – Erster Eindruck von der aktiven Beweglichkeit und Koordination |
Kraftmessung | – Grobgriff – Schlüsselgriff – Zwei-Punkte-Griff – Drei-Punkte-Griff | – Kraftdefizit mit oder ohne Schmerzen |
DRUG: 2 passive Bewegungen | – Passive Pronation – Passive Supination | – Kapsel-Band-Apparat – Passives Bewegungsausmaß – Provokation der Sehnenscheide des ECU |
Handgelenk: 4 passive Bewegungen | – Passive Flexion – Passive Extension – Passive Radialduktion – Passive Ulnarduktion | – Kapsel-Band-Apparat, Gelenkflächen – Passives Bewegungsausmaß |
Handgelenk: 4 isometrische Widerstandstests | – Isometrische Flexion – Isometrische Extension – Isometrische Ulnarduktion – Isometrische Radialduktion | – Kraft – Affektionen der Muskel-Sehnen-Strukturen |
Handgelenk: Dehnungen (optional) | – Flexion mit Ulnarduktion – Flexion mit Radialduktion bzw. Unterarmsupination – Extension mit Ulnarduktion | – Provokation der Sehnenscheide von ECRL und ECRB – Provokation der Sehnenscheide des ECU – Provokation der Sehnenscheide des FCR |
Daumengelenke (DSG, MCP 1, IP 1): 5 passive Bewegungen | – Passive Flexion – Passive Extension – DSG: passive Abduktion – DSG: passive Adduktion – DSG: passive Reposition | – Kapsel-Band-Apparat, Gelenkflächen – Passives Bewegungsausmaß |
Daumengelenke (DSG, MCP 1, IP 1): 4 isometrische Widerstandstests | – Isometrische Flexion – Isometrische Extension – DSG: isometrische Abduktion – DSG: isometrische Adduktion | – Kraft – Affektionen der Muskel-Sehnen-Strukturen |
Stabilitätstests für das MCP 1 | – Varusbewegung – Valgusbewegung | – Stabilität der Kollateralligamente des Daumengrundgelenks |
Dehnungen der Sehnenscheiden | – Test von Finkelstein – Daumenflexion, Flexion und Ulnarduktion HG sowie Unterarmpronation – Extension Daumen mit Extension HG | – Provokation des 1. Sehnenfachs (EPB und APL) – Provokation des 3. Sehnenfachs (EPL) – Provokation der Sehnenscheide des FPL |
MCP/PIP/DIP 2–5: 4 passive Bewegungen | – Passive Flexion und Extension – MCP zusätzlich: passive Ab-/Adduktion | – Kapsel-Band-Apparat, Gelenkflächen – Passives Bewegungsausmaß |
MCP/PIP/DIP 2–5: isometrische Widerstandstests | – Isometrische Flexion DIP – Isometrische Flexion PIP – Lumbrikalposition – MCP: isometrische Ab-/Adduktion | – Kraft – Affektionen der Muskel-Sehnen-Strukturen |
Dehnungen der Sehnenscheiden der Finger | – Fingerflexion mit passiver Flexion im HG – Fingerextension mit passiver Extension im HG | – Provokation der Sehnenscheide des EDC – Provokation der Sehnenscheide von FDS und FDP |
DRUG
Die Untersuchung des distalen Radioulnargelenks (DRUG) ist verhältnismäßig einfach und beschränkt sich auf die aktive und passive Pro- und Supination. Es werden keine isometrischen Widerstandstests durchgeführt, da es in diesem Bereich keine klinisch relevanten aktiven Strukturen gibt.
Praktisches Vorgehen
Aktive und passive Pro-/Supination im DRUG (◘ Abb. 6.3)
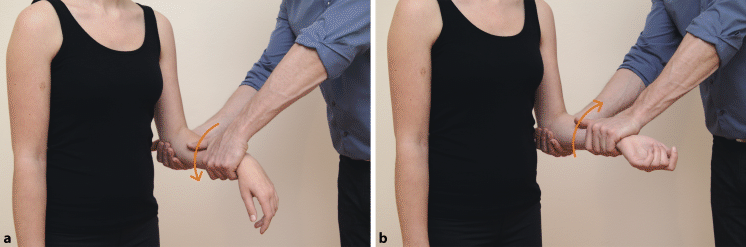
Abb. 6.3a,
b Basisfunktionsprüfung des DRUG. a Passive Pronation, b passive Supination
Die Ellenbogen sind 90° gebeugt, die Unterarme sind in Nullstellung. Der Patient dreht aktiv beide Unterarme aus der Nullstellung in die Pro- bzw. Supination. Der Therapeut kann die aktive Bewegung passiv bis zum Bewegungsende weiterführen und beurteilt dabei Bewegungsausmaß, Endgefühl und Schmerz; bei Bedarf kann die gesamte Bewegung nochmals wiederholt werden. Bei der passiven Pronation spannen sich die dorsalen Kapsel-Band-Anteile, bei der passiven Supination die palmaren.
Provokation der Sehnenscheiden des M. extensor carpi ulnaris (ECU)
Durch die passive Supination wird die Sehnenscheide des ECU in Höhe des Caput ulnae provoziert. Ein positiver Befund kann durch die Palpation der Sehnenscheide und eine Probebehandlung verifiziert werden.
Erstinterpretation der Untersuchungsergebnisse
In ◘ Abb. 6.4 ist ein Schema dargestellt, anhand dessen die Ergebnisse der Basisfunktionsprüfung des DRUG interpretiert werden können.
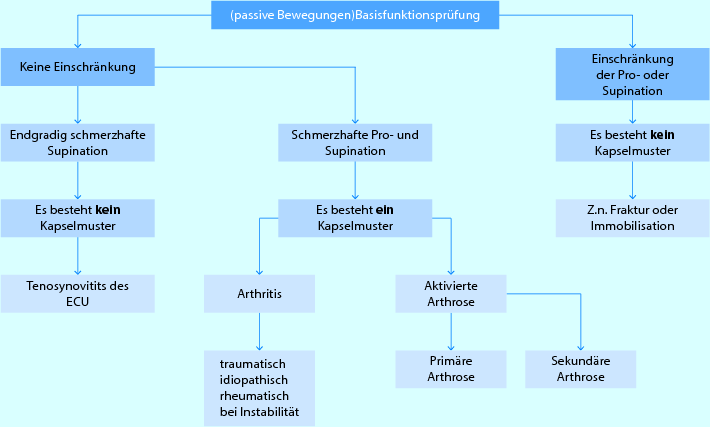
Abb. 6.4
Interpretationsschema DRUG
Handgelenk
Praktisches Vorgehen
Aktive und passive Flexion/Extension (◘ Abb. 6.5a, b)
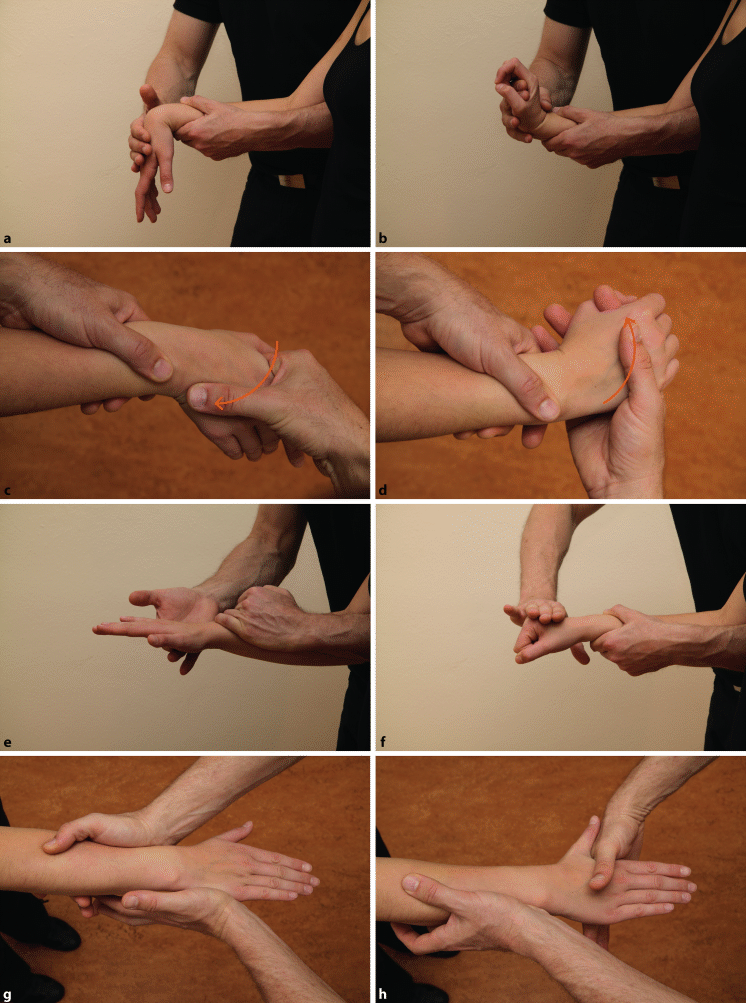
Abb. 6.5a–h
Basisfunktionsprüfung des Handgelenks: passive Bewegungen. a Flexion, b Extension, c Ulnarduktion, d Radialduktion. Isometrischer Widerstand gegen e Flexion, f Extension, g Radialduktion, h Ulnarduktion
Der Therapeut umgreift den distalen Unterarm des Patienten, gleichzeitig stabilisiert er den Arm von dorsal über den Ellenbogen. Für die Flexion (◘ Abb. 6.5a) führt er die aktive Bewegung über den Handrücken (Metakarpus) weiter bis zum Bewegungsende und gibt dort Überdruck. Dadurch kommt es auf der dorsalen Seite zu einer Dehnung der Kapsel-Band-Strukturen, auf der palmaren Seite kann eine Kompression entstehen. Es ist wichtig zu wissen, wo der Patient die Hemmung der Bewegung spürt.
Zum Testen der Extension (◘ Abb. 6.5b) greift der Therapeut in die Handfläche und führt die Bewegung wieder über den Metakarpus aus. Finger und Daumen werden frei gelassen, damit die Bewegung nicht durch die Muskelspannung der Flexoren behindert wird.
Aktive und passive Ulnar-/Radialduktion (◘ Abb. 6.5c, d)
Auch diese Bewegungen werden über den Metakarpus ausgeführt; speziell bei der Ulnarduktion muss der Daumen frei bleiben. Der Unterarm wird jeweils von radial bzw. von ulnar stabilisiert. Bei der Ulnar- und Radialduktion kommt es beidseits zu einer Dehnung der Kollateralligamente auf der gegenüberliegenden und zu einer Kompression auf der Seite, in die bewegt wird. Es ist wichtig zu wissen, wo der Patient die Bewegungslimitierung wahrnimmt, und ob diese eher radial oder ulnar lokalisiert ist.
Isometrische Widerstandstests (◘ Abb. 6.5e–h)
Die Widerstandstests für die Handgelenkmuskulatur werden entsprechend den passiven Bewegungsrichtungen durchgeführt.
Praxistipp
Wichtig ist, den Widerstand über dem Metakarpus zu geben, um die Handgelenkbeweger zu isolieren.
Provokation der Sehnenscheiden der Handgelenkbeweger
Schon bei der passiven Bewegungsprüfung können Sehnenscheiden provoziert werden .Bei Flexion des Handgelenks werden die Sehnenscheiden der Handgelenkextensoren, bei Extension die der Handgelenkflexoren gedehnt. Der Schmerz ist dann an der entsprechenden Stelle lokalisiert. Für eine spezifische Provokation werden folgende Bewegungen kombiniert:
Flexion mit Ulnarduktion: M. extensor carpi radialis brevis;
Flexion mit Radialduktion: M. extensor carpi ulnaris;
Extension mit Radialduktion: M. flexor carpi ulnaris (keine Sehnenscheide);
Extension mit Ulnarduktion: M. flexor carpi radialis.
Wichtig
In Ausnahmefällen kann eine akute Sehnenscheidenentzündung zu einer reflektorischen Bewegungseinschränkung führen.
Erstinterpretation der Untersuchungsergebnisse
In ◘ Abb. 6.6 ist ein Schema dargestellt, anhand dessen die Ergebnisse der Basisfunktionsprüfung interpretiert werden können.
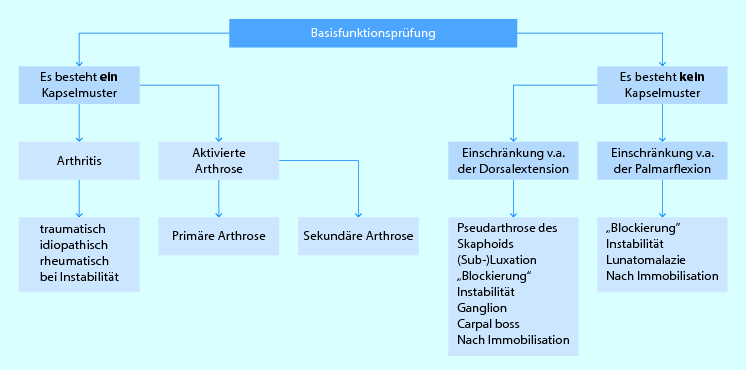
Abb. 6.6
Interpretationsschema Handgelenk
Daumengelenke
Praktisches Vorgehen
Aktive und passive Flexion/Extension (◘ Abb. 6.7a–d)
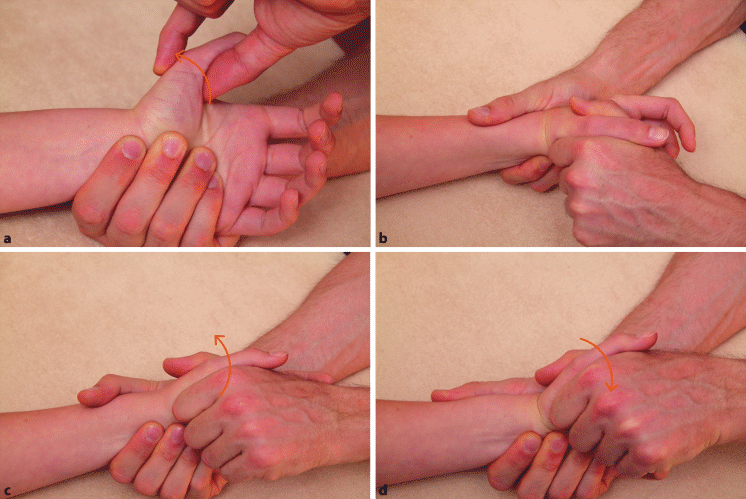
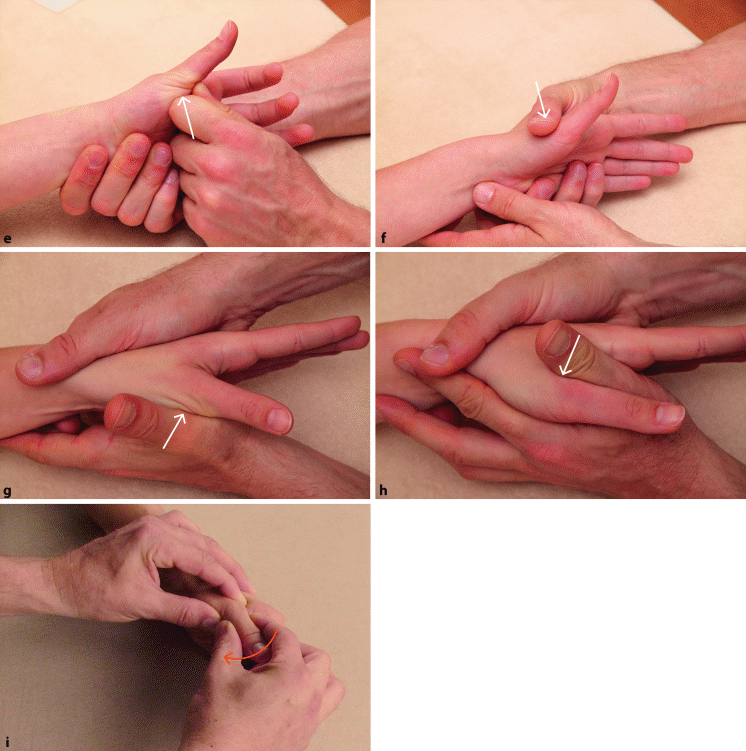
Abb. 6.7a–i
Basisfunktionsprüfung der Daumengelenke: passive Bewegungen im Daumensattelgelenk. a Extension; b–d Ab- und Adduktionsbewegung und Reposition (= Kombinationsbewegung aus Extension und Abduktion). Isometrischer Widerstand gegen e Flexion, f Extension, g Abduktion, h Adduktion, i Test der Aufklappbarkeit im MCP 1
Abb. 6.7
a–i (Fortsetzung) Basisfunktionsprüfung der Daumengelenke: passive Bewegungen im Daumensattelgelenk. a Extension; b–d Ab- und Adduktionsbewegung und Reposition (= Kombinationsbewegung aus Extension und Abduktion). Isometrischer Widerstand gegen e Flexion, f Extension, g Abduktion, h Adduktion. i Test der Aufklappbarkeit im MCP 1
Der Patient bewegt aktiv die Daumengelenke in Flexion und Extension. Dann führt der Therapeut beide Bewegungen passiv bis ans Bewegungsende durch (◘ Abb. 6.7a, Daumensattelgelenk). Um das Endgefühl beurteilen zu können, sollte der proximale Gelenkpartner gut fixiert werden. Beim Daumensattelgelenk (DSG) kann das Os trapezium hierzu am besten mit der Daumen- und Zeigefingerspitze gegriffen werden.
Für das DSG werden zusätzlich die Ab- und Adduktionsbewegung sowie die passive Reposition, also eine Kombinationsbewegung aus Extension und Abduktion ausgeführt (◘ Abb. 6.7b–d).
Wichtig
Bei einer Arthrose, einer aktivierten Arthrose oder einer (beginnenden) Arthritis ist die passive Reposition eingeschränkt und/oder schmerzhaft. Dies spiegelt gleichzeitig das Kapselmuster im DSG wider.
Isometrische Widerstandstests (◘ Abb. 6.7e–h)
Widerstand für das DSG in Flexion/Extension und Abduktion/Adduktion wird am MC 1 gegeben. Dann gibt man Widerstand gegen die Extension und Flexion des IP-Gelenks, um die Mm. extensor et flexor pollicis longus zu testen.
Stabilitätstest für das MCP-1-Gelenk (◘ Abb. 6.7i)
Um die Kollateralbänder des MCP 1 zu testen, wird das Gelenk angulär in Varus- und Valgusstellung bewegt, ähnlich wie beim Stabilitätstest für den Ellenbogen (◘ Abb. 5.3 a, b).
Wichtig
Eine Aufklappbarkeit und/oder Schmerzen weisen auf eine Schädigung der Kapsel-Band-Anteile hin. Wichtigstes Beispiel ist der sog. Skidaumen, bei dem es zu einer Ruptur des medialen Kollateralbands und zu einer Instabilität kommt.
Spezifische Dehnung zur Provokation der Sehnenscheiden
Um die Sehnenscheiden im Bereich der Daumensäule zu testen, bieten sich zwei Dehnungen an:
Test von Finkelstein: Zuerst wird der Daumen in Flexion, dann das Handgelenk in Ulnarduktion und Extension bewegt. Dabei kommt es zu einer Dehnung des 1. Sehnenfachs (Mm. extensor pollicis brevis et abductor pollicis longus) mit einem typischen Schmerzpunkt in Höhe des Os scaphoideum.
Dehnung des 3. Sehnenfachs (M. extensor pollicis longus): Dehnung über Daumenflexion kombiniert mit Handgelenkflexion, Ulnarduktion und Unterarmpronation.
MCP-, PIP- und DIP-Gelenke 2–5
Praktisches Vorgehen
Aktive und passive Flexion/Extension (◘ Abb. 6.8a)
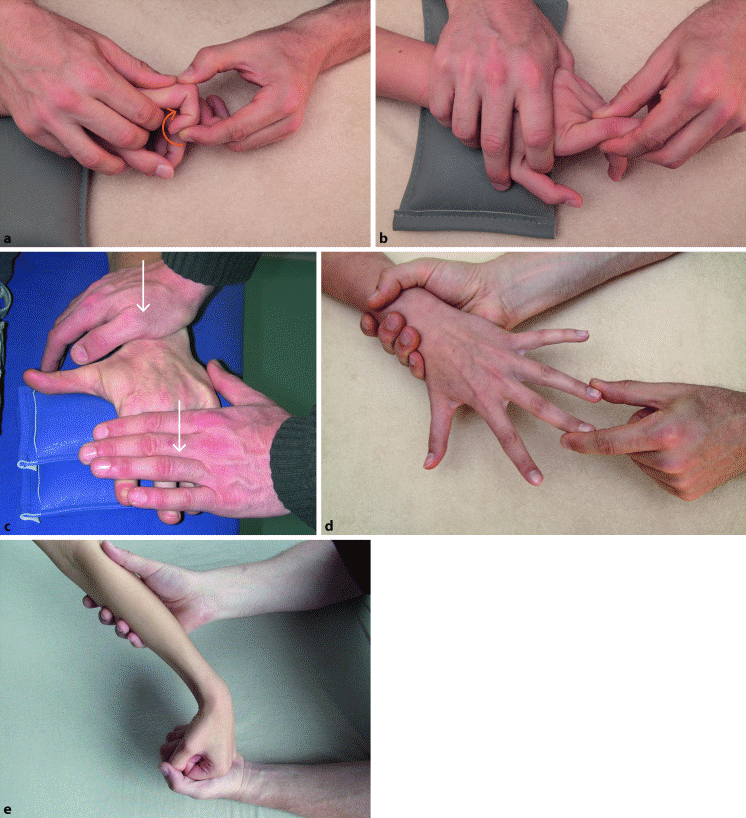
Abb. 6.8a–e
Basisfunktionsprüfung der MCP-, PIP- und DIP-Gelenke 2–5: passive Bewegungen. a Flexion DIP (PIP und MCP werden zuvor in Flexion eingestellt), b Adduktion im MCP 2. Isometrischer Widerstand gegen c EDC, d Mm. interossei. e Provokation der Extensorensehnenscheiden
Wie bei den Daumengelenken erfolgt nach den aktiven Bewegungen die passive Bewegungsprüfung durch den Therapeuten, wobei der proximale Gelenkpartner fixiert wird.
Praxistipp
Beim DIP ist Folgendes zu beachten: Aufgrund des Lig. retinaculum obliquum (Landsmeer-Ligament) kann eine vollständige Flexion nur erreicht werden, wenn auch das PIP flektiert ist (◘ Abb. 6.8a).
Für die Fingergrundgelenke (MCP 2–5) wird zusätzlich die Ab- und Adduktionsbewegung (◘ Abb. 6.8b) ausgeführt.
Isometrische Widerstandstests (◘ Abb. 6.8c, d)
Über isometrischen Widerstand gegen die Flexion in den DIP- und PIP-Gelenken werden die Mm. flexores digitorum profundus et superficialis getestet.
Über isometrische Extension wird der M. extensor digitorum communis (EDC) getestet (◘ Abb. 6.8c), und über isometrische Extension der Finger bei gleichzeitiger Flexion der Grundgelenke und Extension im Handgelenk die Mm. lumbricales.
In den Grundgelenken wird die isometrische Ab- und Adduktion zur Prüfung der Mm. interossei dorsales et palmares getestet (◘ Abb. 6.8d).
Spezifische Dehnung zur Provokation der Sehnenscheiden (◘ Abb. 6.8e)
Zur Provokation der Extensorensehnenscheiden (◘ Abb. 6.8e) können die Finger zur Faust geballt werden; anschließend kann das Handgelenk bei flektiertem Ellenbogen gebeugt werden. Zur Gegenprobe wird zuerst das Handgelenk gebeugt, dann die Finger. Für die Flexorensehnenscheiden gilt das umgekehrte Prinzip. Die Tests können auch für jeden Finger einzeln durchgeführt werden.
6.3.3 Erweiterte Basisfunktionsprüfung des Handkomplexes
HWS, neurologische Untersuchung, Spannungstests
Eine ergänzende HWS-Untersuchung kann notwendig werden, um eine Beteiligung der Nervenwurzeln C6–C8 abzuklären. Die zuordenbaren Dermatome überlagern sich mit den sensiblen Innervationsgebieten des N. radialis, N. medianus und N. ulnaris. Bei entsprechender Symptomatik muss eine neurologische Untersuchung durchgeführt werden, wie sie in ▶ Abschn. 3.4.9, „Neurologische Untersuchung“, beschrieben ist. Wie bei Ellenbogen und Schulter können Spannungstests zur weiteren Diagnostik eingesetzt werden (Ausführung ▶ Abschn. 3.4.9, „Neurale Untersuchung mittels Spannungstests“).
Translatorische Untersuchung des Handkomplexes
Bei Bewegungseinschränkungen können im Anschluss an die Basisfunktionsprüfung translatorische Gelenktests durchgeführt werden. Vor allem für das DRUG und das Handgelenk sind diese von Bedeutung, da Bewegungseinschränkungen auch durch Instabilitäten verursacht werden können und eine fehlerhafte Mobilisation die Instabilität vergrößern kann. Beim Handgelenk sollte man außerdem wissen, welche Verbindungen eingeschränkt sind, um die Mobilisationstechniken gezielt und effektiv einsetzen zu können. Die Fingergelenke können i. d. R. ohne translatorische Prüfung direkt nach der Konvex-Konkav-Regel mobilisiert werden.
◘ Tabelle 6.2 gibt eine Übersicht der translatorischen Tests für den Handkomplex.
Tab. 6.2
Translatorische Zusatzuntersuchung des Handkomplexes
Bereich | Testbewegungen | Information/Aussage |
|---|---|---|
DRUG | Gleiten nach dorsal und palmar in Ruhestellung | – Gelenkspiel, Bewegungswiderstand – (Typische) Schmerzhaftigkeit |
Handgelenk | Traktion, Dorsal-/Palmargleiten in Ruhestellung des Handgelenks und zwischen: – Skaphoid-Radius – Lunatum-Radius – Triquetrum-Radius – Skaphoid-Lunatum – Lunatum-Triquetrum – Skaphoid-Trapezium/Trapezoideum | – Gelenkspiel, Bewegungswiderstand – (Typische) Schmerzhaftigkeit |
Daumengelenke (DSG, MCP 1, IP) | DSG: Traktion, Dorsal-/Palmargleiten, Radial-/Ulnargleiten in Ruhestellung | – Gelenkspiel, Bewegungswiderstand – (Typische) Schmerzhaftigkeit |
Fingergelenke (am Beispiel des PIP 2) | Traktion, Dorsal- und Palmargleiten; Radial- und Ulnargleiten in Ruhestellung | – Gelenkspiel, Bewegungswiderstand – (Typische) Schmerzhaftigkeit |
Praktisches Vorgehen
Alle translatorischen Gelenktests werden zunächst in Ruhestellung der Gelenke ausgeführt und können später auch am Punkt der Einschränkung getestet werden.
DRUG: Dorsal-/Palmargleiten des distalen Radius gegen die distale Ulna (◘ Abb. 6.9a)
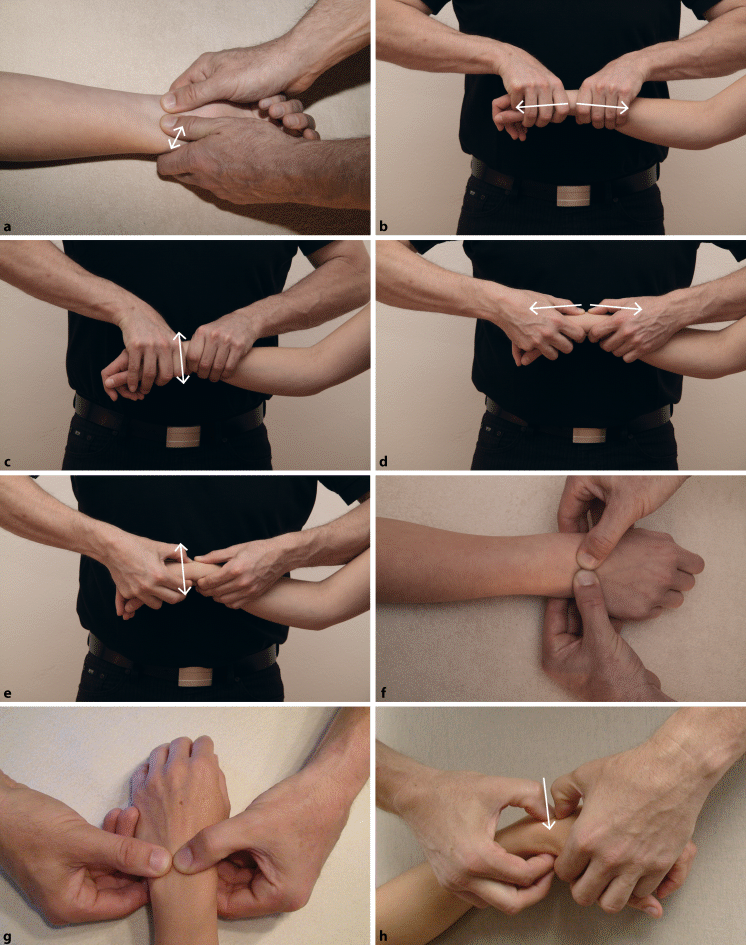
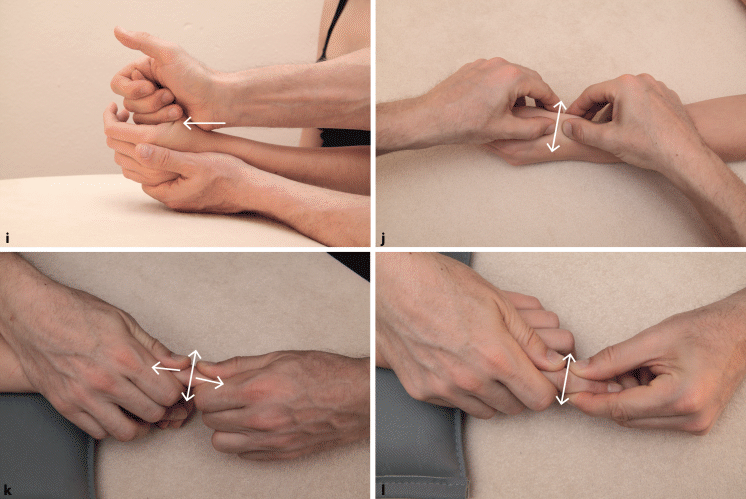
Abb. 6.9a–l
Translatorische Untersuchung des Handkomplexes. a Dorsal- bzw. Palmargleiten des Radius gegen die Ulna im DRUG, b Traktion und c Dorsal-/Palmargleiten des Karpus gegenüber dem Radius in Ruhestellung, d Traktion und e Palmar-/Dorsalgleiten des Os scaphoideum gegen den Radius in Ruhestellung, f Dorsal-/Palmargleiten zwischen Os triquetrum und Os lunatum in Ruhestellung, g Dorsal-/Palmargleiten zwischen Os scaphoideum und Os lunatum in Ruhestellung, h Flexionsbewegung des Os trapezoideum gegenüber dem fixierten Os scaphoideum, i Traktion im DSG: Test und Mobilisation, j Testen des Gleitens in Ab-/Adduktion im DSG, k Traktion und Dorsal-/Palmargleiten im PIP 2, l Radial- und Ulnargleiten im PIP 2
Abb. 6.9a–l
(Fortsetzung) Translatorische Untersuchung des Handkomplexes. a Dorsal- bzw. b Traktion und c Dorsal-/Palmargleiten des Karpus gegenüber dem Radius in Ruhestellung, d Traktion und e Palmar-/Dorsalgleiten des Os scaphoideum gegen den Radius in Ruhestellung, f Dorsal-/Palmargleiten zwischen Os triquetrum und Os lunatum in Ruhestellung, g Extension, h Flexionsbewegung des Os trapezoideum gegenüber dem fixierten Os scaphoideum, i Traktion im DSG: Test und Mobilisation, j Testen des Gleitens in Ab-/Adduktion im DSG, k Traktion und Dorsal-/Palmargleiten im PIP 2, l Radial- und Ulnargleiten im PIP 2
Der Unterarm des Patienten ist in leichter Supination. Mit Daumen und Zeigefinger bewegt der Therapeut den Radius zunächst in einer Gesamtbewegung nach dorsal und ventral, um das Gesamtbewegungsausmaß zu spüren, dann isoliert in eine der beiden Richtungen.
Handgelenk: Traktion, Dorsal-/Palmargleiten des Karpus gegenüber dem distalen Unterarm (◘ Abb. 6.9b, c)
Der distale Unterarm des Patienten wird gelenkspaltnah umfasst und fixiert, er kann zusätzlich auf einem Keil oder einem Sandsack gelagert werden. Die andere Hand des Therapeuten umgreift mit der Daumen-Zeigefinger-Gabel ebenfalls dicht am Gelenkspalt den Karpus. Hier kann der Therapeut nun entweder eine Traktion senkrecht zur Radiusgelenkfläche ausführen oder den gesamten Karpus nach palmar und/oder dorsal gleiten. Auch hier ist es sinnvoll, zuerst die Gesamtbewegung zu testen, bevor man die einzelnen Bewegungen testet. Diese Gleitbewegungen sind bei eingeschränkter Ulnar- bzw. Radialduktion auch nach radial bzw. ulnar möglich.
Radiokarpal: Traktion, Dorsal-/Palmargleiten zwischen Skaphoid und Radius (◘ Abb. 6.9d, e)
Um das Gelenkspiel zwischen Os scaphoideum und Radius zu testen, wird der Radius zwischen Daumen und Zeigefinger fixiert. Es ist von Vorteil, wenn der gesamte Unterarm des Patienten aufliegt. Dann wird ebenfalls mit Daumen und Zeigefinger das Skaphoid getestet: Traktion und Gleiten nach dorsal und palmar.
Praxistipp
Speziell beim Dorsalgleiten des Skaphoids gegenüber dem Radius soll die Bewegung auch leicht nach distal verlaufen, damit diese nicht vom oberen Radius blockiert wird.
Dasselbe Vorgehen gilt auch für die Verbindungen zwischen Lunatum und Radius und zwischen Triquetrum und Radius.
Interkarpal: Dorsal-/Palmargleiten zwischen Skaphoid und Lunatum (◘ Abb. 6.9g)
Weitere wichtige Verbindungen für die Beweglichkeit des Karpus sind diejenigen zwischen Skaphoid und Lunatum sowie zwischen Lunatum und Triquetrum. Das Lunatum wird zwischen Daumen und Zeigefinger fixiert, und Skaphoid bzw. Triquetrum (◘ Abb. 6.9f) werden nach dorsal und palmar bewegt.
Für die Flexionsbeweglichkeit ist auch die Verbindung zwischen Skaphoid und Trapezoideum wichtig. Zur Mobilisation wird das Skaphoid weit distal fixiert (◘ Abb. 6.9h) und das Trapzoideum nach palmar bewegt.
DSG: Traktion, Dorsal-/Palmargleiten, Radial-/Ulnargleiten (◘ Abb. 6.9i, j)
Für die Traktion im DSG fixiert der Therapeut das Handgelenk des Patienten in seiner Handfläche und das Trapezium über die Daumen-Zeigefinger-Gabel. Die andere Hand umfasst locker den Daumen des Patienten, der Kleinfingerballen liegt dabei auf der Basis des Os metacarpale 1. Hierrüber wird die Traktion ausgeführt (◘ Abb. 6.9i). Diese Technik dient gleichzeitig als Mobilisationsgriff.
Die 4 Gleitrichtungen werden getestet, indem das Os trapezium zwischen Daumen und Zeigefinger fixiert wird und die Basis des Os metacarpale 1 dicht am Gelenkspalt gegenüber dem Os trapezium bewegt wird. In ◘ Abb. 6.9j ist das Gleiten für die Ab-/Adduktionsbewegung dargestellt.
Fingergelenke: Traktion, Dorsal-/Palmargleiten, Radial-/Ulnargleiten (◘ Abb. 6.9k, l)
Die Fingergelenke (MCP 2–4, PIP 2–4, DIP 2–4) werden alle ähnlich untersucht. Hier sind die translatorischen Bewegungen am Beispiel des PIP 2 dargestellt. Die beiden Gelenkpartner werden so nahe wie möglich am Gelenkspalt gefasst, und mit diesem Griff werden Traktion sowie Dorsal- und Palmargleiten getestet (◘ Abb. 6.9k). Das Radial- und Ulnargleiten wird getestet wie in ◘ Abb. 6.9l dargestellt.
6.3.4 Beitragende Faktoren/Beurteilung der Haltung
Beitragende Faktoren oder Haltungsauffälligkeiten werden notiert. Wichtige Punkte bzgl. des Unterarms und der Hand sind in ▶ Übersicht 6.3 aufgelistet. Über die beitragenden Faktoren lassen sich gute Ansätze für Alltagsinstruktionen, Empfehlungen oder zusätzliche Therapiemaßnahmen finden.
Übersicht 6.3 Beitragende Faktoren
1.
Arbeitsplatzsituation (Ergonomie)
2.
Berufstätigkeit, Handbelastung
3.
Alltagstätigkeiten/Sportaktivitäten
4.
Schlafposition (HWS, Arm-/Handlagerung)
5.
Verhalten und Verständnis des Patienten bzgl. seiner Beschwerden und deren Auslöser
6.
HWS- oder BWS-Position, oder auffällige Befunde in der Untersuchung
7.
Muskuläre Defizite und allgemeine Fitness
8.
Zusätzliche Risikofaktoren (Diabetes, Nikotin-/Alkoholabusus)
6.4 Ausgewählte Handpathologien
Die Pathologien des Handkomplexes werden in 4 Gruppen unterteilt (◘ Tab. 6.3).
Tab. 6.3
Pathologien des Handkomplexes
Gruppe | Bereich | Definition
Stay updated, free articles. Join our Telegram channel
Full access? Get Clinical Tree
 Get Clinical Tree app for offline access
Get Clinical Tree app for offline access

|
|---|





